Hôm nay, 2/5, Bệnh viện Nhi Trung ương thông tin về ca ngộ độc vitamin D do uống quá liều.
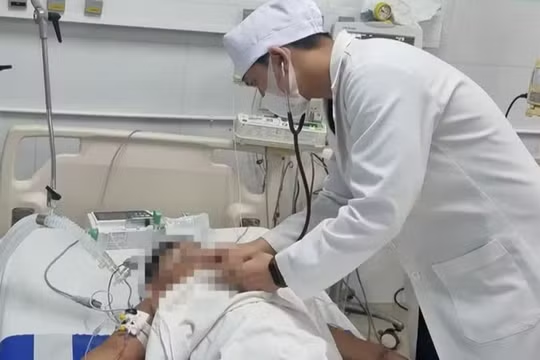
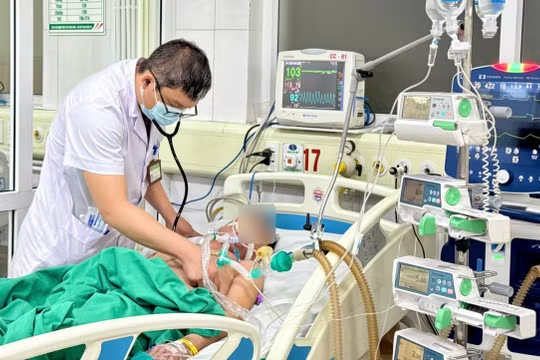
Bé N.V mới 6 tháng tuổi được đưa vào Bệnh viện Nhi Trung ương cấp cứu trong tình trạng quấy khóc, nôn và đi tiểu nhiều, có dấu hiệu mất nước nặng và giảm 0,7 kg trong vòng 1 tháng. Các bác sĩ nhanh chóng xác định cháu có dấu hiệu bị ngộ độc vitamin D.
Gia đình bé V. cho biết, 3 tháng trước, một người quen cho gia đình 2 lọ vitamin D3+K2, 1 lọ dành cho người lớn và 1 lọ dành cho trẻ em, nhưng hình thức bên ngoài giống nhau. Cho rằng cả 2 lọ vitamin D này đều dùng được cho trẻ, nên gia đình cho bé V uống lọ vitamin D3+K2 MK7 5000IE/200μg dành cho người lớn với liều lượng 3 giọt/ngày (5.000UI/giọt), có nghĩa là trẻ đã uống ~ 15.000 UI/ngày (cao gấp nhiều lần liều lượng tối đa vitamin D dùng cho trẻ 6 tháng tuổi).
Cho đến khi bác sĩ thông báo trẻ bị ngộ độc vitamin D và đối chiếu với lọ thuốc trẻ uống thì gia đình mới phát hiện ra sự nhầm lẫn.

TS.BS Thái Thiên Nam – Phó Trưởng khoa Thận và Lọc máu Bệnh viện Nhi Trung ương - người trực tiếp điều trị cho bé V. cho biết: “Bé bị nôn, đi tiểu nhiều và sụt cân trong 1 tháng. Ngay khi trẻ nhập viện, chúng tôi đã khám và cho làm các xét nghiệm cận cần thiết".
Kết quả cho thấy cháu bé bị tăng canxi máu toàn phần: 5mmol/L (giới hạn bình thường: 2.1 – 2.4 mmol/L), tăng canxi ion hóa: 2.19mmol/L (giới hạn bình thường: 1.15 – 1.3 mmol/L), nồng độ vitamin D3 tăng rất cao: 1.320ng/ml (giới hạn bình thường: 50 – 250 ng/ml).
Bác sĩ lập tức cho bé V. ngừng sử dụng tất cả các chế phẩm canxi và vitamin D, đồng thời truyền dịch và dùng thuốc lợi tiểu, để bù lại lượng dịch mất do cháu nôn, đi tiểu nhiều và đào thải canxi máu…Sau 5 ngày điều trị, bé đã hết nôn, không còn trình trạng mất nước, canxi toàn phần giảm từ 5mmol/L xuống còn 3 mmol/l, song vẫn còn đi tiểu nhiều.
TS.BS Thái Thiên Nam cho biết cháu bé sẽ phải tiếp tục ngừng tất cả các chế phẩm canxi và vitamin D ít nhất trong 6 tháng, truyền dịch để bù lại lượng dịch mất và tăng đào thải canxi máu. Sau khi trẻ ra viện sẽ được tái khám định kỳ 2 tuần/lần để kiểm tra biến chứng sỏi thận, lắng đọng canxi ở các cơ quan khác có thể xảy ra

Nói về vấn đề này, TS.BS Thái Thiên Nam cho hay: Ngộ độc vitamin D là tình trạng hiếm gặp và khó chẩn đoán, vì triệu chứng không đặc hiệu. Nhưng, tại Khoa Thận và Lọc máu Bệnh viện Nhi Trung ương, hàng năm vẫn tiếp nhận một số trường hợp trẻ ngộ độc vitamin D, do cha mẹ bổ sung vitamin D liều quá cao cho trẻ trong thời gian dài, không phải do chế độ ăn hay do tiếp xúc với ánh nắng.
Vitamin D có vai trò rất quan trọng trong việc hình thành, phát triển xương chắc khỏe, cũng như góp phần tăng cường hệ miễn dịch đối với trẻ nhỏ. Tuy nhiên, sử dụng không đúng liều cho trẻ, sẽ chẳng những không tốt mà còn nguy hại cho sức khoẻ và tính mạng của trẻ.
Theo khuyến cáo của Hiệp hội Nội tiết, liều dùng tối đa đối với vitamin D ở trẻ như sau: Trẻ dưới 6 tháng tuổi là 1.000UI/ngày; trẻ 12 tháng tuổi, liều là 1.500UI/ngày; trẻ từ 1 tới 3 tuổi là 2.500UI/ngày; trẻ từ 4-8 tuổi là 3.000UI/ngày và trẻ trên 9 tuổi là 4.000UI/ngày. Ngoài ra, có những trường hợp liều ngộ độc vitamin D có thể cao hoặc thấp hơn các mức nêu trên tùy thuộc vào từng thể trạng của trẻ.
Việc cha mẹ tự ý cho trẻ sử dụng vitamin D quá liều có thể gây ngộ độc nhưng triệu chứng ngộ độc sẽ không xảy ra ngay mà khoảng một vài tháng hay thậm chí là một vài năm sau. Khi bị ngộ độc vitamin D, trong máu của trẻ sẽ bị lắng đọng nhiều canxi, dẫn đến tình trạng chán ăn, giảm cân, táo bón, tiêu chảy, buồn nôn, nôn, vôi hóa ống thận, suy thận…Nếu không sớm phát hiện ra tình trạng này thì trẻ sẽ phải đối mặt với những biến chứng nặng nề, thậm chí nguy hiểm tới tính mạng.
Các chuyên gia của Bệnh viện Nhi Trung ương khuyến cáo để đảm bảo an toàn cho trẻ, cha mẹ cần tuân thủ những biện pháp sau:
– Không nên tự ý mua các thực phẩm chức năng, các loại vitamin thuốc cho trẻ uống khi chưa có chỉ định hoặc tư vấn của bác sĩ. Khi cần dùng thuốc cho trẻ phải được bác sĩ kê đơn, không lấy thuốc của người lớn hoặc thuốc của trẻ khác cho trẻ dùng.
– Các loại thuốc, vitamin cần để xa tầm tay của trẻ nhỏ hoặc để vào tủ riêng và có khóa;
– Các loại thuốc, vitamin, cần được bảo quản ở nơi khô ráo, đựng trong hộp, lọ kín, có nhãn mác, hướng dẫn sử dụng đi kèm và hạn sử dụng;
– Thường xuyên vệ sinh sạch sẽ tủ thuốc của gia đình, không được tiếp tục sử dụng thuốc bị hỏng hay thuốc đã quá hạn;
– Khi uống thuốc không nên để trẻ nhìn thấy vì trẻ sẽ bắt chước làm theo;
– Cha mẹ, người chăm sóc trẻ cần phải nắm rõ công dụng, liều lượng, đối tượng sử dụng của từng loại thuốc, vitamin và dùng đúng theo chỉ định, hướng dẫn của bác sĩ chuyên khoa để tránh nhầm lẫn gây ảnh hưởng đến sức khỏe của trẻ.