Bác sĩ truyền nhiễm luôn phải làm việc trong môi trường đầy nguy cơ, vất vả, đặc biệt là lại còn bị kỳ thị, dù vai trò rất quan trọng. Chỉ đến khi đại dịch Covid-19 bùng phát, vai trò của bác sĩ truyền nhiễm mới được đánh giá đúng. Vì thế, Luật Khám, chữa bệnh (KCB) 2023 đã có chính sách khuyến khích người học chuyên ngành truyền nhiễm với việc hỗ trợ toàn bộ học phí và hỗ trợ chi phí sinh hoạt trong toàn khóa học tại các cơ sở đào tạo thuộc khối ngành sức khỏe. Nhưng điều này đã đủ để tạo ra bước chuyển trong chuyên ngành truyền nhiễm - ngành vô cùng quan trọng ở nước nhiệt đới như Việt Nam - hay chưa?
Với sự trân trọng các thầy thuốc chuyên ngành Truyền nhiễm, nhân Ngày thầy thuốc Việt Nam 27/2, VietTimes đã có cuộc trao đổi với TS. Vũ Quốc Đạt - giảng viên bộ môn Truyền nhiễm Trường Đại học Y Hà Nội, Phó trưởng Khoa Bệnh nhiệt đới và Can thiệp giảm hại Bệnh viện Đại học Y Hà Nội, thành viên Nhóm Cố vấn chiến lược và kỹ thuật cho các bệnh truyền nhiễm bị quên lãng của WHO - về những khó khăn, thách thức của chuyên ngành này.
+ Là chuyên gia được đào tạo bài bản ở nước ngoài và có nhiều năm gắn bó với ngành truyền nhiễm ở Trường Đại học Y Hà Nội và những bệnh viện (BV) hàng đầu của Việt Nam, ông có thể cho biết thực trạng ngành truyền nhiễm ở ta hiện nay?
TS. Vũ Quốc Đạt: Trong công tác đào tạo khối ngành y dược, tình trạng thiếu bác sĩ ở một số chuyên ngành đặc thù như truyền nhiễm rất lớn và chưa được quan tâm đúng mức.
Theo Luật Phòng, chống bệnh truyền nhiễm, BV đa khoa cấp huyện trở lên phải thành lập khoa truyền nhiễm. Tuy nhiên, rất nhiều BV, thậm chí BV tuyến tỉnh, chưa thiết lập được khoa truyền nhiễm riêng, mà thường nằm trong khoa nội hoặc ghép với một số khoa khác.
 |
Nguyên nhân chính là do nhân lực làm truyền nhiễm rất hạn chế và thực tế đó đã được kiểm chứng qua đợt dịch Covid-19, khi bác sĩ truyền nhiễm rất ít so với yêu cầu. Các bác sĩ chuyên khoa truyền nhiễm được đào tạo bài bản đều tập trung ở tuyến trung ương, như BV Bệnh Nhiệt đới Trung ương, BV Bạch Mai hay BV Đại học Y Hà Nội.
Ở các tuyến khác, những người làm truyền nhiễm chủ yếu là kiêm nhiệm, tức là bác sĩ được đào tạo ở các chuyên ngành gần khác, như nội, da liễu, sang điều trị bệnh truyền nhiễm, hoặc quản lý bệnh truyền nhiễm.
Để giải quyết vấn đề nhân lực, Luật KCB năm 2023 đã có chính sách khuyến khích người học chuyên ngành truyền nhiễm với việc hỗ trợ 100% học phí và hỗ trợ chi phí sinh hoạt trong toàn khóa tại các cơ sở đào tạo thuộc khối ngành sức khỏe. Đó là tín hiệu tích cực bởi trong nhiều năm, truyền nhiễm không được hỗ trợ về đào tạo cũng như sinh hoạt phí, đã ảnh hưởng phần nào tới nguồn nhân lực cũng như lựa chọn theo đuổi chuyên ngành truyền nhiễm khi ra trường.
+ Chúng ta đã có thể kỳ vọng vào những thay đổi về chính sách với chuyên ngành truyền nhiễm từ Luật KCB, thưa ông?
TS. Vũ Quốc Đạt: Theo Nghị định 86/2015/NĐ-CP trước đây, người học các chuyên ngành: Lao, Phong, Tâm thần, Giám định pháp y, Pháp y tâm thần và Giải phẫu bệnh được miễn học phí. Quy định danh mục ngành đào tạo của giáo dục đại học có “Bệnh truyền nhiễm và các bệnh nhiệt đới”, tuy nhiên Lao cũng là bệnh truyền nhiễm nhưng chưa được quy định rõ ràng, nên cần những văn bản hướng dẫn rõ ràng để người học chuyên ngành Lao cũng được hỗ trợ, bởi Lao cũng là bệnh truyền nhiễm có gánh nặng bệnh tật lớn.
Những tiến bộ trong Luật KCB 2023 vẫn chưa thực sự thay đổi được vấn đề nhân lực của ngành truyền nhiễm, bởi 2 lý do:
 |
Thứ nhất, nguồn bác sĩ làm việc cho chuyên ngành truyền nhiễm sẽ vẫn ít, bởi đây là chuyên ngành vất vả, nguy cơ cao, nên nhiều người không mặn mà và không muốn gắn bó. Bởi vậy, việc hỗ trợ học phí và sinh hoạt phí mới chỉ bảo đảm hỗ trợ cho những người học chuyên ngành truyền nhiễm trong một giai đoạn ngắn (ví dụ học nội trú là 3 năm, học chuyên khoa 1 và 2 là 2 năm). Điều quan trọng hơn là sau khi họ học xong, thì chưa có chế độ đãi ngộ xứng đáng để các bác sĩ gắn bó với chuyên ngành này. Đây là điều tôi cho rằng, thời gian tới, các nhà hoạch định chính sách nên cân nhắc có những đặc thù riêng để bảo đảm tính bền vững về nguồn nhân lực.
Thứ hai, hiện nay, chương trình đào tạo thực hành chuyên ngành truyền nhiễm cho sinh viên y khoa chỉ kéo dài 3 tuần, trong khi 20 năm trước là 8 tuần. Tức là thời gian đào tạo bị rút ngắn đi rất nhiều. Điều này sẽ khó khăn khi huy động nhân lực y tế trong phòng, chống dịch. Chúng ta cũng đã có bài học trong đợt dịch Covid-19, khi không đủ nhân lực, chúng ta phải đưa các bác sĩ được đào tạo các chuyên ngành khác, thậm chí là tương đối xa như sản, mắt, da liễu… để điều trị Covid-19. Vì thế, cần mở rộng yêu cầu đào tạo truyền nhiễm cho các chuyên khoa gần, để khi cần có thể huy động nhân lực thuận lợi hơn, rút ngắn thời gian đào tạo.
Thứ 3, việc đào tạo liên tục cho các chuyên khoa khác nhau về một số nội dung quan trọng trong truyền nhiễm cần được coi trọng hơn, như dưới dạng chứng chỉ bắt buộc. Ví dụ như về điều trị kháng sinh, rất nhiều chuyên ngành sử dụng kháng sinh nhưng chưa có quy định về kê đơn kháng sinh cần được tập huấn, đào tạo như một số điều trị khác cũng như các mảng khác như kiểm soát lây nhiễm, phòng chống dịch để duy trì một trạng thái sẵn sàng ứng phó với tình trạng kháng thuốc cũng như các bệnh dịch mới nổi.
+ Theo ông, những chuyên ngành nào có thể học luôn cả truyền nhiễm?
TS. Vũ Quốc Đạt: Có thể đưa truyền nhiễm trở thành chương trình đào tạo bắt buộc cho một số chuyên ngành gần như hồi sức cấp cứu, nhi khoa, nội khoa… Trong chương trình đào tạo của Trường Đại học Y Hà Nội, tất cả các bác sĩ chuyên ngành nội, chuyên ngành nhi đều phải bắt buộc học qua chuyên ngành truyền nhiễm.
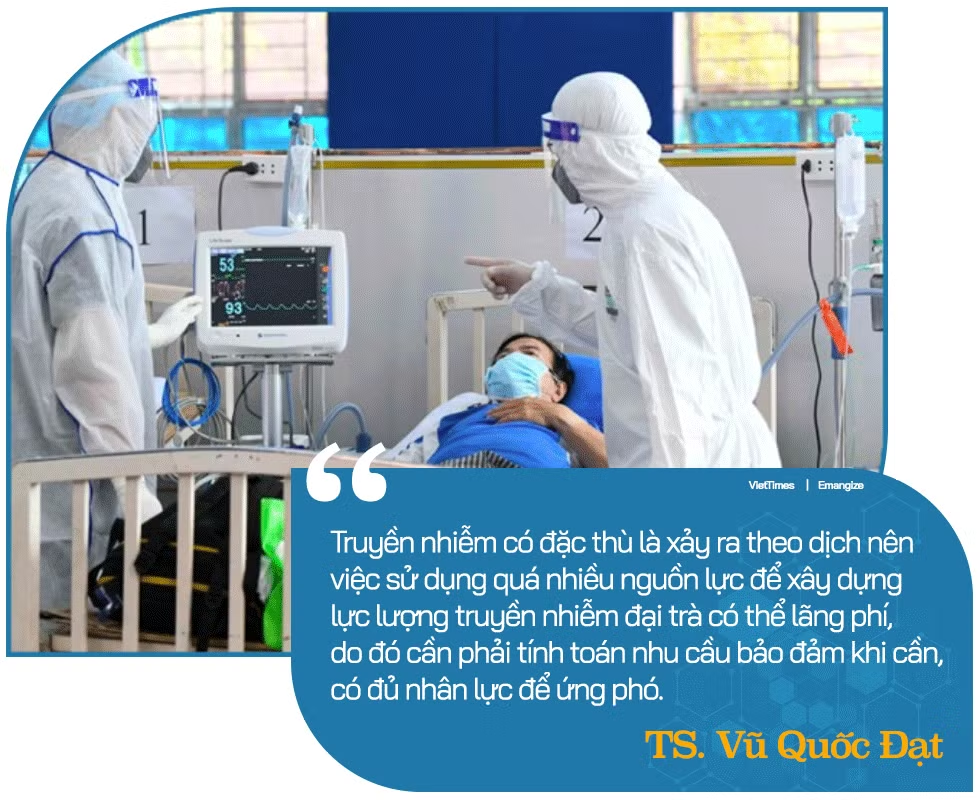
Như chúng ta đã thấy trong dịch COVID-19, cả hệ thống y tế đều đã được huy động phòng chống dịch nên việc đào tạo về truyền nhiễm cần thiết cho tất cả nhân viên y tế. Tất nhiên, truyền nhiễm có đặc thù là xảy ra theo dịch nên việc sử dụng quá nhiều nguồn lực để xây dựng lực lượng truyền nhiễm đại trà có thể lãng phí, do đó cần phải tính toán nhu cầu bảo đảm khi cần, có đủ nhân lực để ứng phó.
 |
+Ông có thể chia sẻ những khó khăn khiến bác sĩ truyền nhiễm ra trường không mặn mà với nghề?
TS. Vũ Quốc Đạt: Trước tiên là mối quan tâm và sự kỳ thị của xã hội. Nếu đánh giá thông qua việc đầu tư vào lĩnh vực y tế của khối tư nhân sẽ thấy tỉ trọng đầu tư vào các bệnh lây nhiễm rất thấp, nên trách nhiệm đổ dồn về phía nhà nước.
Thứ hai là thu nhập của bác sĩ truyền nhiễm rất thấp so với các chuyên ngành khác. Do gánh nặng bệnh truyền nhiễm rất lớn nên các chiến lược kiểm soát bệnh được xây dựng nhằm hướng tới cộng đồng với chi phí thấp nhất, đảm bảo sự tiếp cận tối đa của người dân nên giá thành dịch vụ y tế chăm sóc và điều trị bệnh truyền nhiễm luôn bị kiểm soát ở mức thấp.
Thứ ba là vấn đề mang tính hệ thống. Đến nay, chúng ta chưa có danh mục kỹ thuật chuyên môn trong KCB truyền nhiễm, dẫn tới đôi lúc bó hẹp phạm vi hành nghề của chuyên ngành này. Ví dụ, nhiễm trùng hô hấp là bệnh rất phổ biến, nhưng chưa có hành lang pháp lý để các bác sĩ được đào tạo chuyên ngành truyền nhiễm được công nhận có thể làm các kỹ thuật đơn giản như nội soi tai mũi họng. Mặc dù Luật quy định nhưng nhiều BV không thiết lập được khoa truyền nhiễm, nghĩa là không có vị trí việc làm cho bác sĩ truyền nhiễm. Vì thế, số người đi học truyền nhiễm tương đối ít, bởi học xong cũng không có khoa truyền nhiễm để làm việc. Mà, bác sĩ truyền nhiễm cũng không thể mở phòng khám tư.
Chính vì khó khăn về nhân lực, về đãi ngộ như thế, nên hiện nay, ở nhiều địa phương, các bác sĩ truyền nhiễm hầu hết là các bác sĩ trẻ mới về được cử làm việc để rèn luyện, học tập. Nhưng khi có kinh nghiệm là họ lại chuyển sang môi trường khác. Một đặc thù nữa là các khoa truyền nhiễm ở các BV thường nằm gần nhà xác, hoặc ở những khu vực độc lập, nên hạn chế bệnh nhân đến khám và điều trị.
Thực tế cũng nảy sinh tình trạng chính bệnh nhân cũng kỳ thị bệnh truyền nhiễm, nên khi mắc bệnh truyền nhiễm, họ không đến chuyên khoa truyền nhiễm mà đến các chuyên khoa khác, làm chậm trễ việc phân loại, tiếp nhận điều trị, dẫn đến nguy cơ bùng phát dịch rất cao.
+ Đang có một bất cập là nhân lực chuyên ngành truyền nhiễm rất “hẻo”, nhưng cơ hội việc làm cho bác sĩ truyền nhiễm lại rất ít?
TS. Vũ Quốc Đạt: Những tiến bộ trong Luật KCB sửa đổi sẽ tạo nhiều thuận lợi cho bác sĩ truyền nhiễm. Bởi chi phí trong đào tạo y khoa là rất lớn nên các bác sĩ nếu được hỗ trợ học phí cũng như chi phí đào tạo, thì sẽ lựa chọn chuyên ngành truyền nhiễm nhiều hơn. Như vậy, ít nhất là bảo đảm được việc đào tạo bác sĩ truyền nhiễm cho nhiều người hơn, dù sau này họ có làm công việc khác nhưng cũng đã được đào tạo qua chuyên ngành truyền nhiễm. Đối với nhiều cơ sở tư nhân, dù số lượng bệnh truyền nhiễm đến để điều trị cũng lớn, ví dụ như đợt dịch sốt xuất huyết vừa qua, các BV tư nhân gần như kín giường điều trị bệnh nhân sốt xuất huyết, nhưng tư lại không có bác sĩ chuyên khoa, cũng như không thành lập riêng một đơn vị truyền nhiễm, vì họ sợ bệnh nhân kỳ thị, trong khi thực tế nhu cầu rất lớn
+ Với sự thay đổi của Luật KCB, theo ông, chuyên ngành truyền nhiễm có cơ hội nâng cao chất lượng khi được nhiều sinh viên lựa chọn hơn, từ đó, có thể tuyển được người giỏi?
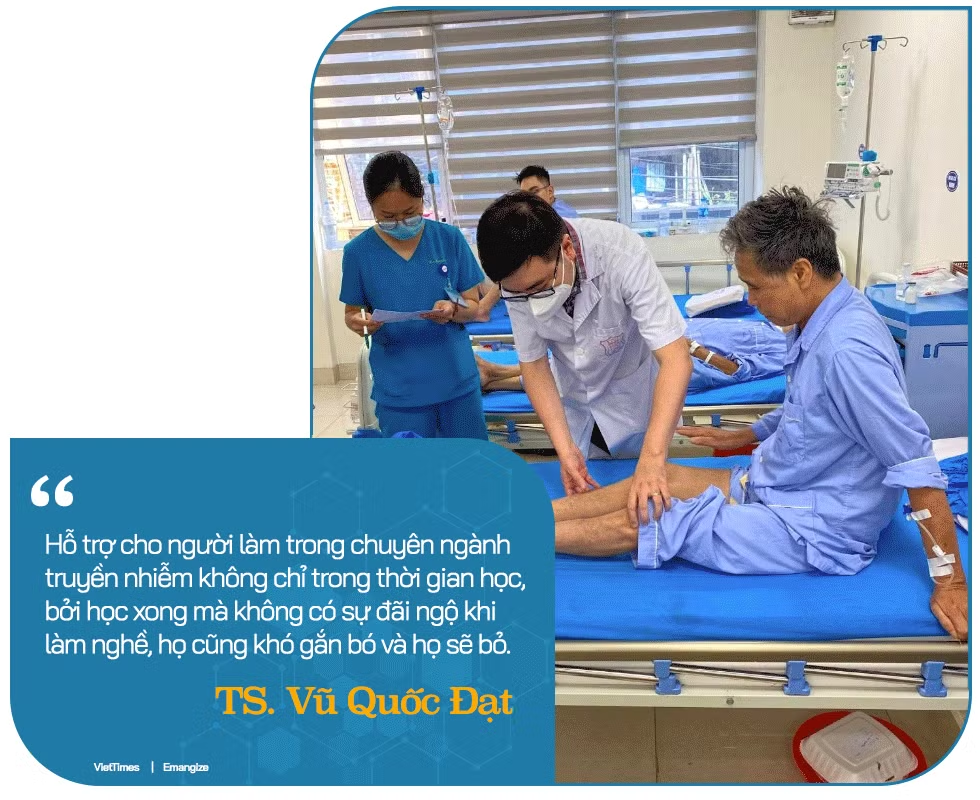
TS. Vũ Quốc Đạt: Để bảo đảm được chất lượng thì cần có tính bền vững. Tức là hỗ trợ cho người làm trong chuyên ngành truyền nhiễm không chỉ trong thời gian học, bởi học xong mà không có sự đãi ngộ khi làm nghề, họ cũng khó gắn bó và họ sẽ bỏ. Nên cần nâng chế độ phụ cấp khi làm nghề. Với thay đổi của luật hiện tại, có lẽ chúng ta sẽ có thêm người được đào tạo về chuyên ngành này, nhưng cần có thêm chính sách để những người được đào tạo tiếp tục gắn bó với nghề.
 |
+ Là một người thầy và cũng là bác sĩ điều trị trong chuyên ngành truyền nhiễm, ông có thể chia sẻ những thách thức trong lĩnh vực này?
TS. Vũ Quốc Đạt: Rất nhiều thách thức! Thứ nhất là việc học. Hiện nay số cơ sở thực hành về truyền nhiễm cho sinh viên rất ít. Ngoài BV Bệnh Nhiệt đới thì tại Hà Nội chỉ có 1 số cơ sở truyền nhiễm lớn, trong đó có BV Bạch Mai, BV Đại học Y Hà Nội. Tuy nhiên, các khoa truyền nhiễm tương đối nhỏ nên không đào tạo được số lượng người học lớn.
Thứ hai là sự đãi ngộ về nghề nghiệp không nhiều, nên sinh viên không thực sự hào hứng trong lựa chọn chuyên ngành này để xây dựng sự nghiệp.
Thứ 3 là chương trình đào tạo truyền nhiễm không được đều đặn cập nhật, sửa đổi, vì không có kinh phí trong khi dịch bệnh mới nổi xuất hiện ngày càng nhiều. Luật KCB nói đến hỗ trợ kinh phí đào tạo cho người học nhưng chưa nói đến một khía cạnh khác: Đó là hỗ trợ đào tạo cho người thầy. Người thầy cũng phải được hỗ trợ, không đơn thuần về mặt thu nhập, mà về chuyên môn, như viết sách, tài liệu, xây dựng các chương trình đào tạo vv.
Về bác sĩ lâm sàng cũng có rất nhiều khó khăn: Do sự kỳ thị với bệnh truyền nhiễm nên khi mắc, bệnh nhân sẽ đến chuyên khoa khác trước khi đến chuyên ngành truyền nhiễm. Ví dụ như họ bị ho, thì họ lại nghĩ đến bệnh hô hấp trong khi thực tế họ bị lao, Covid-19, cúm…; hay bị tiêu chảy nhiễm khuẩn, thì họ lại đến khám tiêu hóa, ngoại khoa, nên khi họ đến chuyên ngành truyền nhiễm thì đã ở giai đoạn muộn, làm cho việc điều trị khó khăn hơn.
Mặt khác, các khoa truyền nhiễm tại các BV thường bố trí ở khu vực rất xa, khiến công tác vận chuyển và đi lại của bệnh nhân khó khăn. Phần lớn các BV không quan tâm đầu tư truyền nhiễm, bởi sợ khoa truyền nhiễm mạnh thì bệnh nhân khác sợ, không dám đến và BV sẽ mất nguồn thu.
Đó là tư duy cần thay đổi, cần phải hiểu mô hình bệnh tật ở Việt Nam với mối nguy từ bệnh truyền nhiễm rất lớn nên cần có khoa truyền nhiễm. Dịch Covid-19 đã cho thấy, vì không có khoa truyền nhiễm nên khi cần đã không đủ người cũng như đủ chỗ để điều trị.
+ Ở nước ngoài, chuyên ngành truyền nhiễm có bị “kỳ thị” như Việt Nam?
TS. Vũ Quốc Đạt: Ở các quốc gia khác, đặc biệt là các nước phát triển, dù gánh nặng bệnh truyền nhiễm ít hơn Việt Nam nhưng chuyên ngành truyền nhiễm rất được chú trọng, do họ ý thức được việc cần phải xây dựng và củng cố một hệ thống tinh nhuệ, như các đội đặc nhiệm của hệ thống an ninh, quốc phòng, phòng cháy chữa cháy để đảm bảo ứng phó kịp thời với dịch bệnh bùng phát. Vì chỉ có truyền nhiễm mới là loại bệnh tật bất ngờ có thể gây tử vong cho hàng triệu người trong một thời gian ngắn. Các bác sĩ truyền nhiễm có nhiều chương trình có học bổng rất cao để họ nghiên cứu về các bệnh truyền nhiễm. Đây cũng là môn học mà tất các các sinh viên đều phải học 3, thậm chí họ có thể gửi sinh viên ra các nước nhiệt đới để học tập trong thời gian ít nhất 4-6 tuần.
 |
+Có khi nào ông thấy "tủi thân" vì sinh viên của mình quá ít so với các ngành khác?
TS. Vũ Quốc Đạt: Có chứ! Sau khi sinh viên ra trường để thi bác sĩ nội trú, thì họ lựa chọn chuyên ngành từ cao đến thấp và luôn luôn truyền nhiễm, lao là những chuyên ngành cuối cùng, khi chỉ tiêu của các chuyên ngành khác đã hết, thì họ mới cân nhắc lựa chọn. Sau đại học, chỉ có khoảng 25 bác sĩ được đào tạo chuyên ngành truyền nhiễm. Con số này quá là ít ỏi.
Nếu tính tổng số BV công lập ở Việt Nam khoảng 1.200 cơ sở, theo quy định của Luật Phòng chống bệnh truyền nhiễm thì mỗi cơ sở phải có 1 khoa truyền nhiễm, mỗi khoa ít nhất phải có 3-4 bác sĩ, thì chúng ta còn thiếu khoảng 4.000 bác sĩ truyền nhiễm. Mà mỗi năm, toàn bộ các trường khối ngành sức khỏe chỉ đào tạo được khoảng 100-200 người thì không thể bù lại được số thiếu hụt, chứ chưa nói đến mở rộng chuyên ngành. Vì vậy, tất yếu là nhiều bác sĩ không được đào tạo về truyền nhiễm vẫn đang làm trong lĩnh vực này, bởi quá thiếu bác sĩ truyền nhiễm.
Xin cảm ơn cuộc trò chuyện của ông!
Thanh Hằng (thực hiện)