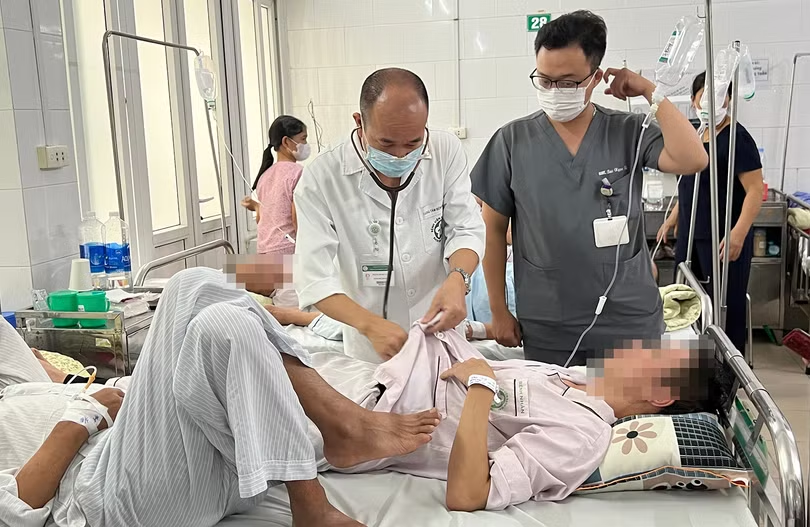
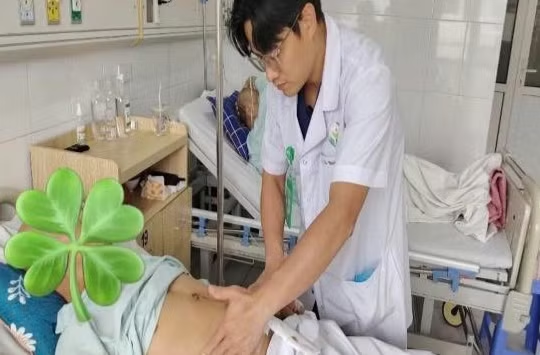
Những ngày này, Trung tâm Bệnh Nhiệt đới (Bệnh viện Bạch Mai) rất đông bệnh nhân sốt xuất huyết (SXH). Ngày nào ở tâm dịch này cũng có bệnh nhân SXH ở mức độ cảnh báo nhập viện: Ngày 2/10, có 23 người, ngày 3/10, có 12 người, ngày 4/10 có 17 người. Đã vào đây, đều là bệnh nhân nặng, nhiều người ngấp nghé "cửa tử".
Các phòng điều trị chật cứng người nằm, các giường đều phải nằm ghép 2, thậm chí ghép 3. Bệnh nhân SXH hiện chiếm 1/3 tổng số bệnh nhân của Trung tâm. Riêng ngày 2/10, đã có 2 bệnh nhân nặng xin về và tử vong tại nhà.
Trước diễn biến phức tạp của dịch SXH, VietTimes đã có cuộc trao đổi với PGS.TS. Đỗ Duy Cường - Giám đốc Trung tâm Bệnh Nhiệt đới (Bệnh viện Bạch Mai) - một trong các chuyên gia hàng đầu về điều trị bệnh truyền nhiễm.
Với kinh nghiệm của một chuyên gia truyền nhiễm, ông có thể cho biết dịch SXH năm nay có gì khác với mọi năm không, thưa ông?
PGS.TS. Đỗ Duy Cường: Mọi năm, dịch SXH thường diễn ra vào tháng 8-9-10, thì năm nay, ngay từ đầu tháng 5, Trung tâm Bệnh Nhiệt đới đã tiếp nhận nhiều bệnh nhân SXH với số lượng càng ngày càng tăng. Hiện mỗi ngày có 20 -30 bệnh nhân nặng nhập viện, trong đó nhiều người phải hồi sức do chảy máu, sốc, suy đa tạng...
Năm nay, số bệnh nhân nặng tăng, số ca tử vong cũng tăng. Hiện tại không thấy có bằng chứng nói rằng virus tăng độc tính hay có týp bất thường. Tuy nhiên, năm ngoái Hà Nội đã xảy ra dịch, năm nay lại tiếp tục bùng dịch SXH, không theo chu kỳ khoảng 5 năm/lần như trước, lại là điều hiếm gặp, cho thấy công tác phòng, chống dịch cần phải chủ động và tăng cường hơn.
Số lượng bệnh nhân đang điều trị ở Trung tâm chủ yếu sống ở Hà Nội, nhưng đang có xu hướng lan rộng ra các tỉnh lân cận như Bắc Ninh, Hưng Yên, Vĩnh Phúc, Hà Nam… Các quận nội thành như Hoàng Mai, Đống Đa, Hai Bà Trưng,.. và các huyện ngoại thành Hoài Đức, Thạch Thất, Thường Tín, Đan Phượng, Thanh Oai,... cũng là điểm nóng với nhiều ổ dịch.
Các khu vực đông đúc dân cư, khu trọ ở Hà Nội, nhất là từ tháng 9, khi sinh viên nhập học, là những nơi bệnh lây lan nhanh, do điều kiện vệ sinh không đảm bảo, nhiều ao hồ, nước đọng,.. tạo điều kiện cho muỗi, bọ gậy phát triển…

Ông có thể cho biết thêm về đặc điểm của các ca tử vong do SXH năm nay?
PGS.TS. Đỗ Duy Cường: Chỉ riêng Trung tâm đã có 6 ca tử vong do SXH, đều nhập viện ở tình trạng nặng: Sốc, suy đa nội tạng, chảy máu và diễn biến bệnh rất nhanh. Đáng lưu ý, những trường hợp tử vong do SXH phần lớn là người trẻ tầm 30-35 tuổi, có bệnh nhân mới 22 tuổi và không có bệnh nền.
Các bệnh nhân đều đến BV quá muộn, với những triệu chứng kinh điển là sốt, đau đầu, chán ăn, đau mỏi cơ khớp, da xung huyết, mệt mỏi và chảy máu,… Nhiều bệnh nhân bị sốc, dù được cấp cứu trong điều kiện kỹ thuật hiện đại: lọc máu, thở máy… nhưng chúng tôi vẫn phải bất lực.
Do đó, để giảm tỷ lệ tử vong do SXH ở người trẻ và những người không có bệnh nền, phải tăng cường phát hiện sớm và điều trị theo phác đồ mà Bộ Y tế hướng dẫn.
Từ thực tế điều trị bệnh nhân SXH, ông lưu ý gì với người dân?
PGS.TS. Đỗ Duy Cường: Tại thời điểm này, khi bị sốt, người dân cần nghĩ ngay đến SXH, vì nhiều trường hợp sốt nhưng không xuất huyết trong những ngày đầu, nên chủ quan.
Theo diễn biến, SXH chia làm 3 giai đoạn: Từ ngày thứ 1 đến ngày thứ 3 (còn gọi là giai đoạn sốt), bệnh thường không nặng, có thể điều trị tại nhà với sự giám sát của nhân viên y tế. Người bệnh cần đến cơ sở y tế chuyên khoa để được làm xét nghiệm khẳng định và làm xét nghiệm công thức máu để biết số lượng tiểu cầu và độ cô đặc máu (hematocrit).
Giai đoạn 2 là giai đoạn nguy hiểm (từ ngày thứ 4 đến ngày thứ 7): Sốt giảm dần, có thể hết sốt vào ngày thứ 5, tuy nhiên tiểu cầu giảm dần và có thể có tình trạng xuất huyết (dưới da niêm mạc, chảy máu cam, chân răng, bầm tím nơi tiêm truyền, rong kinh, rong huyết, có thể nôn ra máu, đi ngoài, đi tiểu ra máu,..).
Ngoài ra, cần phải chú ý tình trạng thoát huyết tương ra khỏi lòng mạch dẫn đến cô đặc máu và tụt huyết áp, gây sốc. Đây là sốc giảm thể tích rất nguy hiểm, có thể không đi kèm với xuất huyết khiến nhiều người đến bệnh viện muộn và lúc này cấp cứu hết sức khó khăn.
Do vậy, người dân cũng cần nhận biết những dấu hiệu cảnh báo ở giai đoạn này cũng như đi khám để phát hiện sớm tình trạng máu bị cô đặc hoặc xuất huyết để nhập viện theo dõi và điều trị.
Giai đoạn 3 (từ ngày thứ 7 đến ngày thứ 10) là giai đoạn hồi phục. Bệnh nhân sẽ hết sốt, tiểu cầu tăng trở lại, hết xuất huyết, bệnh nhân ăn ngon miệng trở lại,... và khỏi bệnh.
Ngay trong những ngày đầu phát bệnh, nên làm các xét nghiệm khẳng định sốt xuất huyết bằng test Dengue NS1Ag hoặc IgM. Trong xét nghiệm công thức máu, cần lưu ý 2 chỉ số quan trọng: Số lượng tiểu cầu (bình thường là 150-450 G/L) và chỉ số Hematocrit (bình thường 0.40 – 0,45), cần theo dõi hàng ngày.
Chỉ số này nói về khối lượng thể tích các thành phần hữu hình trong máu, bao gồm hồng cầu, bạch cầu, tiểu cầu. Nếu thể tích này tăng, tức là có hiện tượng huyết tương bị thoát ra lòng mạch và máu bị cô đặc cần phải truyền dịch, uống nhiều nước, nếu không sẽ dẫn đến tụt huyết áp, người bệnh sẽ bị rơi vào tình trạng sốc giảm thể tích.
Không phải cứ SXH là cần truyền máu hay truyền tiểu cầu. Tiểu cầu là 1 trong những chỉ số để tiên lượng, nhưng không phải yếu tố quyết định tình trạng bệnh nặng hay nhẹ. Nhiều người bệnh có chỉ số tiểu cầu dưới 20 nhưng không xuất huyết, thì cũng không cần truyền tiểu cầu.
Theo hướng dẫn mới của Bộ Y tế, người bệnh có chỉ số tiểu cầu dưới 5 G/L hoặc tiểu cầu dưới 10 G/L kèm theo xuất huyết thì mới cần truyền tiểu cầu. Nhiều người bệnh chỉ để ý đến tình trạng sốt và xuất huyết (như tên gọi của bệnh) mà không để ý đến tình trạng thoát huyết tương, khi đến viện với bệnh cảnh sốc do cô đặc máu, rối loạn đông máu, suy đa tạng, khiến việc điều trị khó hơn và tỷ lệ tử vong cao hơn những người hạ tiểu cầu đơn thuần.
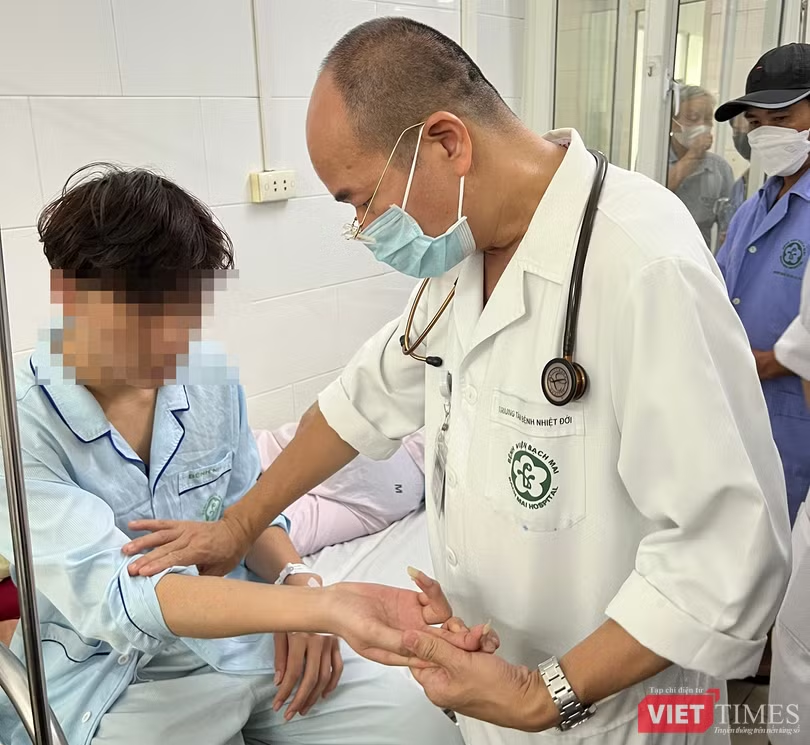
Còn với các cơ sở y tế, ông có khuyến cáo gì?
PGS.TS. Đỗ Duy Cường: Với tình hình bệnh nhân nhập viện gia tăng trong thời gian tới, đặc biệt là bệnh nhân nặng có dấu hiệu cảnh báo, các cơ sở y tế cần tăng cường khám sàng lọc, phát hiện sớm dấu hiệu và phân loại tình trạng bệnh.
Về vấn đề phân tuyến: Bệnh nhân nhẹ có thể được điều trị và theo dõi tại nhà, bệnh nhân nặng (có dấu hiệu cảnh báo) cần được đưa đến cơ sở y tế để các bác sĩ chuyên khoa điều trị kịp thời.
Trên thực tế, chúng tôi tiếp nhận nhiều trường hợp bệnh chuyển nặng do các tuyến dưới chẩn đoán và điều trị sai, phát hiện muộn. Do đó, các bác sĩ ở các tuyến cần cập nhật việc chẩn đoán, điều trị theo hướng dẫn mới nhất của Bộ Y tế vừa ban hành, trong đó cập nhật chi tiết về chẩn đoán, phân loại lâm sàng, phác đồ điều trị, các thể bệnh, cho người lớn, trẻ em, phụ nữ mang thai,....
Không phải tất cả các ca SXH đều có thể chuyển nặng, nhưng chỉ cần 10% trong số các ca bệnh có biểu hiện nặng, thì việc phải chuẩn bị tốt các các điều kiện để sẵn sàng tiếp nhận và điều trị, hạn chế tử vong, là cần thiết. Trong vài ngày đầu bệnh nhân có thể sốt cao nhưng đây không phải là dấu hiệu đáng lo, chỉ cần uống thuốc hạ sốt, uống oresol, nước hoa quả,.. và nghỉ ngơi. Ngày thứ 5, bệnh nhân có thể hết sốt, chuyển sang giai đoạn thoát huyết tương, cô đặc máu, tuy nhiên nhiều người lầm tưởng rằng hết sốt là đã khỏi bệnh.
SXH khi có dấu hiệu cảnh báo có thể diễn biến rất nhanh, nên cần bác sĩ có chuyên môn, kinh nghiệm, nhất là về điều trị hồi sức tích cực. Bệnh nhân nên được đưa đến các cơ sở y tế chuyên khoa có sẵn vật tư, thiết bị máy móc, thuốc men,.. để được hồi sức mới có thể qua khỏi.
Hiện nay, số lượng bệnh nhân tăng nhanh, các cơ sở y tế cần mở rộng phạm vi điều trị. Có một thực tế đang diễn ra là bệnh nhân đến bệnh viện phải xếp hàng, chờ đợi xét nghiệm, trả kết quả... trong khi diễn biến bệnh có thể chuyển nặng chỉ từ sáng đến chiều. Việc bệnh nhân phải chờ đợi nhập viện sẽ không thể phát hiện sớm những biểu hiện nặng.
Cùng với đó, nên hạn chế việc nằm ghép, tránh lây nhiễm chéo, cần tăng cường thăm khám, theo dõi các dấu hiệu lâm sàng, phát hiện dấu hiệu cảnh báo.
Khi có dấu hiệu cảnh báo là cần phải theo dõi sát, hạn chế tử vong, đồng thời, phát hiện sớm, điều trị đúng phác đồ.
Năm nay, do nhiều nơi không phun muỗi phòng bệnh ngay từ đầu dịch, nên khó trừ hết các ổ dịch. Bên cạnh đó, cũng cần lưu ý khi thời tiết năm nay thay đổi bất thường, rất nóng, mưa nhiều. Dự kiến đỉnh dịch có thể vào tháng 10-11.
Do vậy, phải quan tâm đến công tác phòng dịch, chủ động phun muỗi, diệt bọ gậy,.. từ sớm. Ngoài ra, cần có nghiên cứu, tổng kết, đánh giá, đào tạo tập huấn, mở rộng hợp tác quốc tế, phát huy làm việc nhóm đa ngành- đa chuyên khoa vì sốt xuất huyết không chỉ là vấn đề riêng của chuyên ngành truyền nhiễm.
Hiện, ở Việt Nam vẫn quen gọi “bệnh SXH”. Tuy nhiên, theo Tổ chức Y tế thế giới (WHO, tên bệnh “SXH Dengue” (Dengue Hemorrhagic Fever) đã đổi thành “ bệnh Dengue” (Dengue disease) hoặc “sốt Dengue” (Dengue Fever) mà bỏ đi chữ “xuất huyết” (hemorrhagic).
Bởi theo cơ chế bệnh sinh, bệnh Dengue khởi đầu bằng triệu chứng sốt, còn 2 hiện tượng “xuất huyết” (là hậu quả của quá trình giảm tiểu cầu), và “cô đặc máu” (là hậu quả của quá trình thoát huyết tương), thường xảy ra sau sốt từ ngày thứ 4, thứ 5 trở đi. Hơn nữa nhiều trường hợp chỉ có sốc mà không có xuất huyết và ngược lại.
Ngoài ra gọi như vậy để người ta không quá chỉ tập trung vào vấn đề chạy chữa xuất huyết do giảm tiểu cầu mà quên đi phát hiện và điều trị thoát huyết tương do cô đặc máu - đây mới là nguyên nhân chính dẫn tới tử vong.
Do vậy, chúng tôi kêu gọi các nhà chuyên môn ở Việt Nam lên tiếng để có thể thay đổi dần cách gọi này, trước hết là các nhà khoa học, các giới chức y tế, sau đó là người dân và toàn xã hội để quen dần với tên bệnh mới này, đây cũng là cách để cập nhật và hội nhập y học Việt Nam với thế giới.
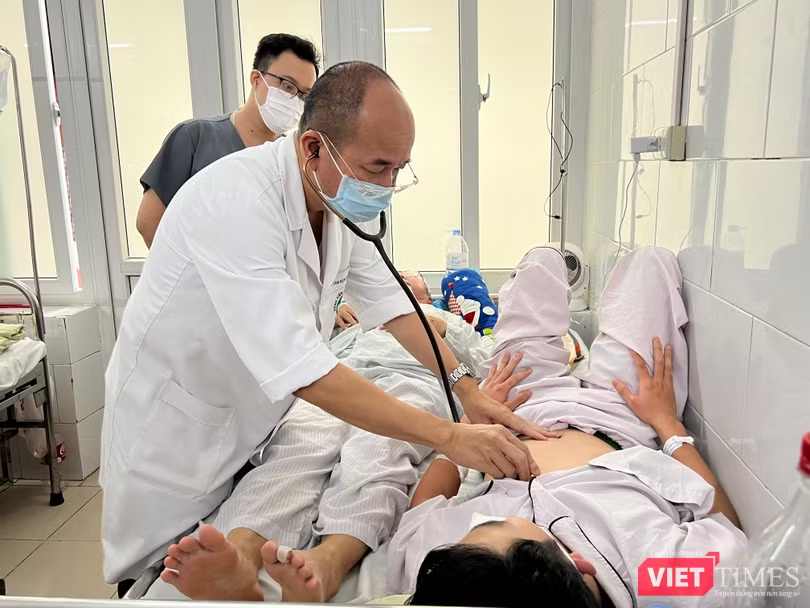
Có một thực tế là việc thiếu thuốc, vật tư, trang thiết bị y tế đang diễn ra ở nhiều bệnh viện. Điều này liệu có ảnh hưởng đến công tác phòng, chống dịch không, thưa ông?
PGS.TS. Đỗ Duy Cường: Về mặt điều trị, đúng là có lo ngại vì nhiều cơ sở y tế có thể thiếu thuốc, vật tư, dịch truyền, dung dịch cao phân tử, các chế phẩm của máu như hồng cầu, tiểu cầu, hoặc không đủ thiết bị hồi sức, kít xét nghiệm…
Cùng với đó, nguồn nhân lực cũng cần được quan tâm. Vì sau 2 năm chống dịch dịch COVID-19, nhân lực cho chuyên ngành truyền nhiễm còn rất mỏng, nên cần được bổ sung, tập huấn, nâng cao chất lượng đội ngũ thầy thuốc chống dịch cả về đời sống vật chất và tinh thần.
Một vấn đề nữa đó là việc phun thuốc muỗi ngay từ đầu mùa. Một số nơi, do vướng mắc thủ tục hành chính, chỉ đạo, đấu thầu thuốc diệt muỗi,... kèm tâm lý đùn đẩy do sợ làm sai trong bối cảnh hiện nay cũng tác động đến việc phòng, chống dịch.
Hiện nay, Trung tâm Bệnh Nhiệt đới cũng đang có những khó khăn khi thiếu giường bệnh, thiếu máu, tiểu cầu. Bệnh nhân tăng nhiều, tình trạng nằm ghép không tránh khỏi, khi chỉ có gần 100 giường nhưng luôn phải điều trị cho khoảng 140 người. Trong khi đó, nhân lực không tăng, liên tục phải chống dịch trong nhiều năm, khiến các nhân viên y tế cũng có tâm lý mệt mỏi. Mà, các bệnh truyền nhiễm mới nổi đang ngày càng nhiều. Hy vọng, các phòng ban chức năng và các đơn vị khác trong Bệnh viện sẽ hỗ trợ Trung tâm để có thể chống dịch một cách hiệu quả nhất.
SXH chưa có vắc xin phòng bệnh nhưng không phải bệnh mới mà là vấn đề y tế toàn cầu đã có hàng chục năm nay. Do vậy, cần phải chuẩn bị, đầu tư cho công tác phòng dịch và chuẩn bị cả tâm lý để dịch diễn ra không bị động từ việc phòng, chống, đến điều trị.
Xin cám ơn ông đã trao đổi!
Thanh Hằng (thực hiện)